Essai de définition médicale et scientifique et de ses cousines : la lésion tissulaire réversible (étiopathie), le dérangement intervertébral mineur (médecine) ou la subluxation (chiropratique), ainsi que l’enroulement spiralé (biokinergie)
Sommaire
Résumé - Abstract
Introduction
I. Un peu de définition
A. Le dictionnaire
B. Définitions en ostéopathie
C. Définition des cousines
II. Nouvelles découvertes sur le fascia
A. « Plasticité fasciale - une nouvelle explication neurobiologique »
B. Nouveau modèle pour la lésion ostéopathique
C. La lésion ostéopathique primaire
D. Lésion ostéopathique secondaire
E. La situation de lésion
III. Le traitement de la lésion ostéopathique
Conclusion - Bibliographie
Résumé - Abstract
Résumé
Cet article se propose :
1. D’explorer les différentes définitions connues en médecine manuelle, à propos de la lésion ostéopathique, et de ses similaires : la Lésion Tissulaire Réversible des étiopathes, le dérangement intervertébral mineur (DIVM) des médecins, la subluxation des chiropraticiens et l’enroulement spiralé des biokinergistes.
2. De mettre en lumière les découvertes d’une équipe allemande « Plasticité fasciale, nouvelle explication neurobiologique » par R Schleip (Docteur en biologie et directeur du « Projet de recherche sur le fascia » d’Ulm, Allemagne), dont les travaux montrent la contractilité du fascia, comme pour les viscères et les vaisseaux.
3. De construire une définition médicale et scientifique de la lésion ostéopathique qui, à la lumière de ces découvertes, semble être un réflexe neurologique de protection de l’enveloppe corporelle lors des traumatismes ou de régulation de cette forme dans le cadre postural, réflexe contrôlé par le système nerveux sympathique et en amont de celui-ci le cerveau archaïque.
4. D’envisager la nature de sa correction, quel que soit le mode opératoire des différents intervenants (ostéopathes, étiopathes, chiropraticiens, biokinergistes, médecins de médecine manuelle) comme un réflexe neurologique, induit par le praticien, sur plusieurs modes opératoires possibles, et de pouvoir définir cette correction sur un mode sémantique médical et scientifique précis, reproductible et transmissible à l’infini.
Mots-clés : lésion ostéopathique, dysfonction somatique, subluxation, lésion tissulaire réversible, fascias, dérangement intervertébral mineur, cellules musculaires, réaction neurologique.
Abstract
Pierre Renaudeau Osteopath, D.O M.R.O.F, Attempt of medical and scientific definition of the osteopathic lesion..
The Article has for intentions :
1. To explore the different known definitions in several professions of manual medicine, about the osteopathic lesion and its relatives : Reversible Tissue Lesion of the etiopaths, DIVM of medicine doctors, sub-dislocation of chiropractors and spiral wind of biokinergists.
2. To reveal to the public and the professionals the discoveries of a german team “Fascial plasticity, a new neurobiologic explanation” by R Schleip (Physiologist doctor and director for the” Research project on fascia”, Ulm, Germany) demonstrating by his work the fascia is able to contract itself, like visceral organs and blood vessels.
3. To build an attempt of scientific and medical definition of the osteopathic lesion which seems to be, lightened by these discoveries, a neurologic reflex of protection of the body shape in occurent traumatisms or in the regulation of this shape in the postural control, reflex commanded by sympathetic nervous system, and prior to it, the archaic brain.
4. To consider the nature of its correction, whatever the style of work used by several interveners (osteopaths, etiopaths, chiropractors, biokinergists, medical doctors), as a neurologic reflex, induced by the practitioner, on several possible proceedings, and finally define this correction on a medical and scientific semantic way, reproductable and passable endlessly.
Keywords : osteopathic lesion, somatic dysfunction, subluxation, reversible tissue lesion, fascias, DIVM, muscular cells, neurologic reaction.
Introduction
Des découvertes récentes dans le domaine de la neurophysiologie, liées aux fascias et évoquées dans le chapitre II, nous apportent un éclairage nouveau sur ce qu’est la lésion ostéopathique. Ce phénomène, décrit sous différents noms dans différentes disciplines, représente une pierre d’achoppement avec le corps médical, étant inexistante pour beaucoup de médecins. La contractilité du fascia découverte par R Schleip peut contribuer à définir plus clairement le problème et à réunir les points de vue vers un meilleur engagement thérapeutique pour les patients.
De telles nouveautés, les liens peu connus jusqu’alors entre fascia et système nerveux, ne peuvent être ignorées, parce que réelles et concrètes, et aussi parce qu’elles redéfinissent la lésion ostéopathique, et réunissent les définitions existantes sous un nouvel éclairage. Elles touchent également de très près les définitions premières énoncées par Andrew Taylor Still.
Lorsque l’on lit le rapport de l’Académie de Médecine de 2007 (1) concernant l’ostéopathie et la chiropratique, où l’effet de l’ostéopathie est assimilé allègrement à un effet sédatif et à une « psychothérapie manuelle » [Qu’est-ce donc ?], et où il est fait référence à plusieurs définitions pour la lésion que traitent les deux professions, on ne peut que regretter cette dispersion de définitions, surtout sachant que l’origine (ostéopathie et chiropratique) en est peut-être commune, les similitudes entre les deux approches étant nombreuses. Et puis qu’a-t-on à espérer à ignorer le point de vue de l’Académie de Médecine ? Ne pouvons-nous pas trouver un mode de définition qui cadre avec les connaissances scientifiques, de façon à pouvoir communiquer avec le corps médical ?
L’objet de cet article est donc à la fois de faire connaître ces avancées et de tenter de définir enfin clairement et rationnellement ce qui est la pierre angulaire de plusieurs corps de profession : la lésion ostéopathique (ostéopathie) ou lésion tissulaire réversible (étiopathie), également la subluxation (chiropratique) ou encore le dérangement intervertébral mineur (médecine-manuelle-ostéopathie) mais encore les enroulements tissulaires spiralés transversaux (biokinergie). La lésion ostéopathique est prise ici dans son aspect analytique, lésion entre deux pièces osseuses où que ce soit dans le corps, et non pas seulement entre deux vertèbres.
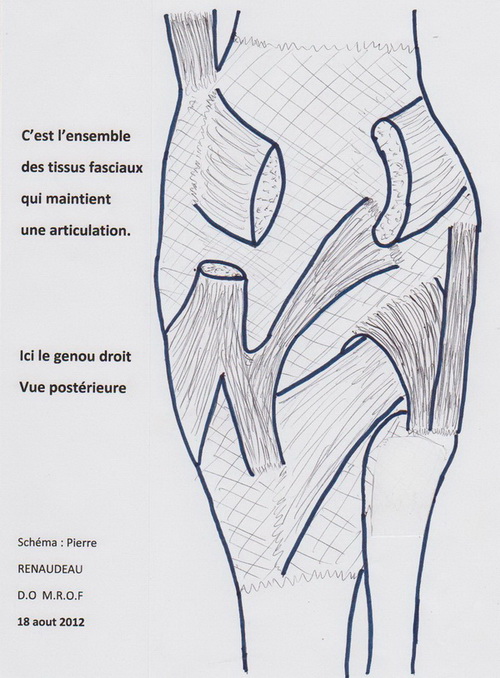
I. Quelques définitions.
A. Le dictionnaire.
Une définition médicale tout d’abord (Dictionnaire médical Masson, 2009) :
Lésion : « Traumatisme, ou altération morbide, organique ou fonctionnelle, des tissus. »
Et encore : « Lésion fonctionnelle : Lésion se manifestant par des troubles des fonctions d’un organe sans altération visible de sa structure. »
Il se profile donc déjà que, du point de vue médical, le terme de « lésion ostéopathique » cadre tout-à-fait avec cette définition, à savoir traumatismeou altération fonctionnelle des tissus, ce qui englobe articulations, ligaments, fascias, et organes viscéraux, à l’exclusion, notons-le, des altérations morbides ou organiques tout court (plaies, nécroses, infections…), qui tracent la frontière entre médecines manuelles et médecine générale, et nécessitent une consultation médicale.
La deuxième partie (lésion fonctionnelle) décrit, médicalement, très bien, l’essence de la lésion ostéopathique (et ses « cousines ») soit lésion, et non pas dysfonction qui est trop général (médecine, mécanique, informatique…) se manifestant par des troubles de la fonction, sans altération visible (autrement que par la main qui palpe) de sa structure. Cela trace encore la limite entre les deux médecines (manuelle et générale), par exemple l’entorse sans dégâts et la rupture ligamentaire.
Le site Dictionnaire.com nous apprend (médecine) que la lésion est la « modification d’un organe, d’un tissu, sous l’influence d’un agent pathogène, d’un traumatisme ».
Ceci cadre également avec la définition de la lésion ostéopathique, nonobstant l’existence des influences posturales.
Contrairement à une nécessité exprimée ici ou là, parfois contestée, il n’est donc nul besoin d’abandonner le terme de lésion ostéopathique, notre spécificité, la définition claire en étant présente dans les dictionnaires médicaux. Still ne s’était pas trompé, et le terme de dysfonction somatique ne permet en rien de faire avancer le débat ou la communication médicale sur l’ostéopathie.
B. Définitions en ostéopathie.
- Le Site de l’Ostéopathie (2) nous donne : « Une lésion [ostéopathique] est une atteinte de l’intégrité du mouvement d’une articulation, d’un organe, d’un viscère, etc. » soit une limitation de la mobilité mais sans préciser dans quels paramètres. L’on ne s’étendra pas sur le reste de la définition, « stase liquidienne entraînant une fibrose des tissus adjacents » présentant trop de suppositions non démontrables, comment palper une stase liquidienne et pourquoi et par quel mécanisme histologique celle-ci pourrait-elle entraîner une fibrose ? (et qu’est-ce qu’une fibrose, etc. ?) En médecine, une fibrose est une formation pathologique de tissu fibreux, nodules, qui ne pourraient en aucun cas disparaître lors d’une séance d’ostéopathie.
- Le Site de l’Ostéopathie encore : « J’ai pensé que l’os (osteon) était le point de départ qui détermine les causes des conditions pathologiques et j’ai associé osteon avec pathos (souffrance) ; il en est résulté OSTEOPATHIE ». - A. T. Still.
L’os est évidemment notre outil quotidien, puisque c’est lui qui nous permet de palper et de manœuvrer, mais nous savons aujourd’hui qu’il n’est en rien responsable ou porteur de la lésion ostéopathique, ce n’est que le levier du mouvement de test et de la prise pour la correction de la lésion, qui siège ailleurs. Dans le prolongement de la pensée de Still, on peut aujourd’hui affirmer que l’os est le point de départ qui permet de constater la condition pathologique, et de la traiter.

- Le site Ostéopathie 64 (3) nous donne une définition un peu vague - à type de « dysfonction somatique, qui est une mauvaise fonction ou une fonction altérée d’éléments reliés au système musculo-squelettique (squelette, articulation, muscle et fascia) et reliés aux systèmes vasculaires, lymphatiques et nerveux ». Ceci pourrait se rapporter aussi bien à une fracture du fémur avec embolie graisseuse, qu’à une épicondylite, ou un hématome musculaire…
Sont évoquées ensuite les restrictions (de quoi ?), les hypomobilités (de quoi ?) ou les densités (de quoi là encore ?), mais qui font lien avec les densités décrites par les étiopathes (point commun).
Ce type de définition propose au final bien plus de questions que de réponses.
De plus, dans le mode de survenue évoqué ensuite : « Après un choc, un trauma, ou par phénomène de compensation des muscles vont se contracter pour protéger l’endroit qui souffre », ceci ne concerne que les phénomènes adaptatifs posturaux ou les situations rachidiennes aigües. « Si cette contraction a été violente ou longue (plusieurs semaines) il va y a avoir une modification tissulaire. Une certaine fibrosité — Comment situer ce terme sur le plan médical ? — va s’installer et cela va limiter la mobilité. Va s’en suivre une mauvaise vascularisation, un mauvais drainage — Comment et pourquoi ? — et une “contamination” de cette mauvaise mécanique locale à d’autres parties du corps par le fait d’attaches musculaires ou fasciales » — Là aussi pourquoi et comment ? Comme la plupart des définitions de la lésion ostéopathique, il est fait appel aux constatations du praticien et non aux causes effectives, que vous allez découvrir ci-après. Au final, cette définition n’est pas celle de la lésion ostéopathique, mais celle du complexe lésionnel intervertébral, situation multifactorielle.

- L’IFBO, Institut Franco-Britannique d’Ostéopathie (4), définit la lésion ostéopathique : « Une lésion ostéopathique se manifeste par une perte de mobilité [et] Il en résultera unblocage partiel de l’articulation ». Pourquoi et comment se produit un blocage partiel d’une articulation, selon quels critères et dans quels paramètres ? Cette description fait appel aux effets de la lésion, et n’explique pas sa causalité. Ce sont pourtant les réponses à ces questions qui vont nous permettre de dialoguer et d’échanger avec le corps médical.
Toujours sur le même site de l’IFBO, on peut lire que nombre de lésions ostéopathiques sont silencieuses, comme le savent fort bien la plupart des ostéopathes, et rappelons au passage qu’il est fort simpliste, comme on veut le faire en médecine, de manipuler une vertèbre en considérant que la douleur est due à ce problème ponctuel. Chaque situation douloureuse fait en effet appel à au moins trois lésions ne s’accordant pas entre elles du point de vue de l’adaptation mécanique, ou, en fait, posturale, c’est le complexe lésionnel intervertébral, qui n’est pas le sujet de cet article.

- L’Institut de Formation Supérieure en Ostéopathie de Rennes (5), souligne la différence entre la lésion ostéopathique, dénommée structurelle et ses effets de mobilité décrits par les ostéopathes (sous-entendu non kinésithérapeutes) et qui « confondent les effets et la cause ». Si le propos s’entend, il manque tout de même dans la suite une définition claire de ce qu’est la lésion ostéopathique structurelle qui se résume ici à être décrite par le type de manipulation la corrigeant, spécifique à cet institut, sûr et efficace, etc. Est évoquée la définition « matérialisée » de la lésion et elle est expliquée comme une modification de la circulation due à un traumatisme (exemple de la joue giflée qui rougit), mais pourquoi cette modification persisterait-elle des jours, des mois ? La joue ne reste pas rouge… Et comment la modification de circulation modifie-t-elle la densité et l’élasticité des tissus ?
Et enfin, et non des moindres questions, pourquoi une manipulation, décrite comme spécifique par l’auteur modifierait-elle, dans le bon sens, la circulation puis l’élasticité du tissu conjonctif ?

- La définition s’approchant peut-être le mieux de la réalité physiologique est lisible sur le site Why Osteopathy.com (6) où Sylvain Gateaud l’explique par : « la perte de mobilité tissulaire », — mais — « mobilité qui est réduite ou inexistante dans une des directions du mouvement ». Une précision importante puisqu’elle s’approche effectivement de cette différence entre deux mouvements opposés que repère l’ostéopathe par ses tests. Il s’agit là de l’anomalie de mobilité caractéristique de la lésion ostéopathique.
Nous est ensuite expliquée la nature de la lésion par un phénomène de « ventouse dans l’articulation qui maintiendrait » cette anomalie, mais là encore rien de biologique ne vient étayer cette affirmation.

- Frédéric Houdard, sur son site Ostéoposture, donne une autre définition (7) : « La lésion ostéopathique, aussi appelée dysfonction ostéopathique, est une réaction mécanique et physiologique d’une structure du corps en réponse à une agression : trouble de la posture, traumatisme, efforts répétés, maladie, stress psycho-émotionnel ou facteurs environnementaux (mauvaise alimentation, mauvaise hygiène de vie, pollution…). Elle s’accompagne inexorablement d’une restriction de mobilité de la structure concernée. » Malheureusement, l’expression réaction mécanique et physiologique (pourtant proche de la réalité neurologique) est trop vague et pourrait aussi bien s’appliquer à une tendinite ou à un hématome !
- Un établissement de soins (8), sans doute plus au fait des dernières découvertes, nous propose une définition plus proche de la réalité anatomique et physiologique :
« Il s’agirait d’un processus mémorisé au niveau sous-cortical. La trace mémorisée, par des voies effectrices créant une facilitation des motoneurones d’un étage médullaire, limiterait la capacité de l’ensemble ostéo-articulaire à changer d’axes de mouvement. …/… Il s’ensuivrait une restriction de mobilité, avec éventuellement, un ou des étirements capsulo-ligamentaires. La richesse en récepteurs de la capsule et les ligaments, ainsi que la facilitation neuronale, expliqueraient la diversité des phénomènes lésionnels engendrés par une lésion ostéopathique articulaire. »
Nous y reviendrons dans la définition finale de la lésion ostéopathique, car la définition-ci dessus donne encore une fois la primauté aux motoneurones, mais il est des articulations où le muscle ne peut maintenir la lésion en l’état, par exemple un glissement postérieur du tibia sous le fémur après une chute à genoux, ou une lésion en latéroflexion latérale du coude, ou encore un talus (astragale) en varus sous le tibia, alors qu’il n’a aucune insertion de tendon musculaire !

- L’AFO - Association Française des Ostéopathes - (9), définit la lésion comme « une modification réversible des caractéristiques mécaniques du tissu conjonctif », ce qui semble très proche de la définition des étiopathes, la L.T.R. (Lésion Tissulaire Réversible)
Par contre, on s’approche d’une définition réaliste : « Les mécanorécepteurs tissulaires transforment le signal mécanique (la déformation) en signal électrique qui active le système neurologique (Proprioception, premier temps de la lésion ostéopathique). Celui-ci en réponse (c’est cela la nouveauté, mais de quelle façon ?) modifie les paramètres de la contrainte —Cela est impossible, le système nerveux ne peut modifier l’intensité, la puissance, la direction d’un choc mécanique, mais seulement les structures du corps — appliquée et par conséquent l’état de déformation et de mobilité tissulaire ». Il manque là aussi l’explication, la deuxième partie du processus.
- Dans son ouvrage Précis de matière ostéopathique (10), Pascal Javerliat pose une définition et adopte le terme de « dysfonction somatique ». Cette redéfinition illustre bien le problème à éclairer, en l’absence d’un facteur de compréhension essentiel, le lieu et le mécanisme exact de la lésion ostéopathique.
« Ce terme [la dysfonction somatique] est utilisé dorénavant en remplacement de celui de lésion ostéopathique qui ne traduit pas la réalité anatomique du phénomène et pouvait prêter à confusion ». Et encore : « L’ostéopathe ne traite pas les processus lésionnels anatomiques, il n’est pas chirurgien ». Tout en étant d’accord sur le fait que nous ne sommes pas chirurgiens, force est de constater que la définition médicale de la lésion a évolué (comme évoqué plus haut) et que rien ne nous contraint plus à abandonner ce terme, qui ne prête pas à confusion s’il reste accolé à ostéopathique. Plus loin, « Il traite une physiologie pervertie, les dysfonctionnements d’un mécanisme physiologique ». Là encore, comme nous le verrons plus loin, l’origine neurologique de la lésion ostéopathique ne permet plus de la classer dans les « anomalies » ou « dysfonctionnements », mais au contraire dans les fonctionnements d’un système, avec son rôle précis dans l’équilibre du corps. D’ailleurs, Pascal Javerliat mentionne ensuite Littlejohn en revenant au terme de lésion ostéopathique…
On retrouve plus loin cette notion d’anomalie concernant la lésion ostéopathique, évoquée par Pascal Javerliat, citant Michel Roques (p. 110) : « Nous partageons l’avis de Michel Roques lorsqu’il indique que la dysfonction somatique ne doit pas être considérée comme le phénomène déclenchant des symptômes, mais, déjà, comme l’expression de l’inadéquation de l’organisme [ !], et plus encore « Quand l’organisme est adapté à son environnement, ses processus de rétro-contrôle et de régulation sont adaptés aux contraintes qu’il subit ».
Soit ! Mais que l’on nous explique comment l’organisme le mieux équilibré du monde peut s’adapter à une chute d’échelle de trois mètres sur le bassin ? L’on peut déjà supposer au contraire que la création active d’une lésion ostéopathique dans ce type de chute soit un moyen d’adaptation évitant une fracture, comme nous le verrons pour la cheville.

- Dans son article sur la Dysfonction somatique (11), Zachary Comeaux nous livre une réflexion plus aboutie, un panorama des différentes hypothèses :
Démarrant sur la « dysfonction somatique », et ce « malgré l’évidente stérilité de l’expression », il nous rappelle que celle-ci « n’a pas été créée lors d’un symposium scientifique, » mais au contraire, « cette mise en œuvre fut motivée par des impératifs économiques médicaux ». Entre autres pour « les assurances et un public critique exigeant des critères spécifiques pour définir un service… ».
Ceci n’est pas, et de loin, le meilleur motif pour changer une définition…
Il nous rappelle ensuite l’origine de ce terme de dysfonction somatique, croisement sémantique entre composante somatique de la pathologie de Korr (1948) et la dysfonction spinale (prémisse des découvertes récentes…) de Cole (1952), alors que dans le concept clé d’Andrew Taylor Still, « Rapidement, le dysfonctionnement articulaire [partie apparente et palpable de la lésion] empêchant la fonction physiologique saine et normale, fut appelé lésion ostéopathique ». Et enfin : « Depuis 1916 aucune commission de travail n’est parvenue à un consensus » [sur la définition de la lésion].
Ensuite, Zachary Comeaux évoque W. Cole (1952) (11 bis)qui « fournit un rapport et un résumé complet des 50 premières années de la recherche ostéopathique. Cole insiste sur le fait que la lésion ostéopathique n’est pas une fixation strictement articulaire, mais implique un complexe tissulaire solidaire de l’articulation concernée ».
Le concept de Cole s’étendait donc déjà, grâce à ses recherches, au fait que les tissus « manipulent » l’articulation. Mais qui manipule les tissus ?
Puis Zachary Comeaux évoque Irvin Korr (11ter) qui proposera son « modèle de facilitation musculaire via un dérèglement de la boucle alpha-gamma ». Mais pourquoi ce dérèglement et pourquoi expliquer une anomalie par une autre, et en quoi cela concernerait-il les articulations qui n’ont pas de muscles pour les maintenir en lésion ? Exemple : les interphalangiennes en lésion d’abduction…, « modèle contesté plus tard par Mitchell lui-même, car sans preuves autres qu’empiriques ».
Lui succèdera le modèle de la facilitation nociceptive. Mais où est la nociception dans une cheville ayant subi une entorse dix ans auparavant et ne FAISANT PAS SOUFFRIR LE SUJET, mais dont la lésion perturbe néanmoins le positionnement correct du genou et de l’iliaque ?
« Plus récemment Willard (11quater) conteste le concept du « segment facilité » par voie parasympathique, pouvant justifier la dysfonction somatique, insistant plutôt sur le rôle d’une sensibilisation centrale, comme facteur causal dans la douleur chronique associée à la dysfonction somatique ». Ceci est d’autant plus pertinent que nombres de lésions ostéopathiques sont silencieuses, sans douleur aucune. Willard nous rapproche ainsi des récentes avancées.
Z. Comeaux parcourt ensuite la Modélisation Biologique Approfondie, faisant appel à des notions de physique quantique, reliant un modèle structural complexe avec une notion de continuité de la structure fasciale à la membrane cellulaire, mais ceci est difficilement lisible et transmissible au corps médical, renforcé par des notions de courants d’ondes, de pulsions énergétiques et vibratoires, tous éléments de nature, actuellement, à obscurcir le débat plus qu’à l’éclairer.
Sa définition, au final, reste celle de la dysfonction somatique, le mieux étant de la reprendre in extenso :
« Un dysfonctionnement de l’ensemble du complexe corporel (physique, mental et spirituel), se manifestant habituellement sous la forme d’une restriction mécanique du système musculo-squelettique (squelettique, articulaire, myofascial [tissu conjonctif ?], structural), souvent accompagné d’une sensibilité (douleur), d’une unilatéralité, d’une restriction de mobilité et d’un changement de la texture tissulaire. Des dérèglements des systèmes vasculaire, viscéral, lymphatique et nerveux correspondants s’y trouvent associés, de manière causale ou adaptative. » Comment et pourquoi ?
Reconnaissons à l’auteur le mérite d’encourager une discussion, ainsi qu’il l’évoque et comme le souhaitait Still, mais également, qu’à force de ne pas vouloir se cantonner dans les périmètres trop restreints habituels à la compréhension des ostéopathes, la définition s’étire jusqu’à ne plus décrire quoi que ce soit de précis. Elle pourrait en effet tout aussi bien définir la Polyarthrite Rhumatoïde (PR) ou le Rhumatisme Articulaire Aigu (RAA). L’on s’éloigne du but, qui est, à travers une définition, de cerner l’essentiel, ce qui est caractéristique, qui permet de distinguer un phénomène d’un autre de façon certaine et transmissible.
- Dans sa Définition de la lésion ostéopathique (12), ATMAN précise : « la lésion, ou dysfonction somatique, existe en tant que cicatrice du tissu conjonctif (inflammation-fibrose-sclérose) ». Mais comment une cicatrice pourrait-elle passer inaperçue (en autopsie par exemple) ou disparaître en l’espace d’une séance ? Cette définition ne correspond malheureusement pas à celle d’une cicatrice au sens médical du terme.
Donc, en première conclusion :
- Lésion : Oui, en règle générale, les anomalies que nous détectons sont des lésions dans le sens où elles entravent le fonctionnement normal d’un segment articulaire, par traumatisme ou par adaptation posturale.
- Ostéopathique : Oui, car elle est détectée par la palpation spécifique de l’ostéopathe, qui repère quelque chose de pathologique par la prise en main de deux os, bras de levier. Cette définition couvre l’ostéopathie structurelle et crânienne. Un sort spécial devra être réservé à l’ostéopathie viscérale pour des raisons évidentes, et aussi à cause du fait que la prise en main et ses pressions, constituent autant de sources d’effets réflexes difficiles à évaluer, et à différencier des effets mécanique évoqués, dans cette pratique par ailleurs fort utile et bénéfique.
- Dysfonction : Non, car comme nous le verrons plus loin, et conformément aux dernières découvertes anatomiques et surtout neurophysiologiques, la lésion n’est pas une dysfonction - qui comporte une connotation d’erreur - mais bel et bien une fonction du système nerveux, avec un rôle précis.
- Somatique : Non. Un terme trop vague (le corps) ou trop spécifique au corps de la vertèbre.

C. Définitions des cousines
1. - L’Étiopathie
La Lésion Tissulaire Réversible décrit, comme l’ostéopathie, une lésion atteignant les tissus - mais réversible - ce qui introduit la notion de possibilité thérapeutique dans l’intitulé lui-même. On peut faire à cette définition le reproche d’un terme large, un peu vague, ou en attente d’une définition plus précise.

- Des précisions nous sont proposées par Alexandre Le Guillanton sur son site (13), sur les Lésions Tissulaires Réversibles, qui « s’installent dans notre organisme, par un manque de sollicitations optimales », suivie d’une comparaison mécanique avec la boule de caravane. Cette définition, très vague, pourrait aussi bien être celle d’un calcul vésical ou biliaire. Et le sport devrait alors suffire à résoudre le problème. Le tissu conjonctif est ensuite décrit comme « le support de la L.T.R », rejoignant, malgré la volonté évidente de l’auteur de se démarquer de l’ostéopathie, les définitions (et la réalité physiologique) de la lésion ostéopathique et de la fasciathérapie. Il est ensuite insisté sur la grande différence entre les tests de l’étiopathe qui recherche « différentes résistances » à l’aide de « pressions entre deux vertèbres », alors que l’ostéopathe « recherche la lésion ostéopathique par différents test de mobilité ». Il se pose ici une simple question scientifique : À la recherche de perte d’élasticité (« différentes résistances ») dans le tissu conjonctif, nous sommes en présence d’un système assimilable à celui des ressorts, en mécanique. Comment peut-on rechercher une tension (élasticité) sans appliquer une déformation (par la mobilité) ? On ne peut tester un ressort qu’en l’allongeant. On ne peut dissocier allongement et élasticité. L’auteur mentionne d’ailleurs la « diminution de sa déformabilité » (du tissu conjonctif), terme équivalent à la perte d’élasticité. Une différence d’école mais irréelle et inutile, l’étiopathe étant obligé d’appliquer un mouvement pour ressentir une résistance, exactement comme l’ostéopathe…
Quand à la manipulation qui « n’a pour but final que de lui [le tissu conjonctif] redonner ses qualités », elle rejoint exactement l’action de l’ostéopathe qui, à travers une manipulation brève et courte (structurel) ou une action réflexe (fonctionnel), cherche à retrouver un tissu conjonctif qui n’impose plus d’anomalies de mouvements aux vertèbres traitées. La démarche est mécaniquement strictement la même, ce que savent et disent intuitivement nombre de patients consultant les deux professions.
La conclusion : « Notre action semble donc être plus neurologique que mécaniste » s’approche de très près, comme nous le reverrons plus loin, des dernières découvertes histologiques et neurologiques dans ce domaine.
L’on ne s’attardera pas par ailleurs sur la notion de vertèbre déplacée dont personne avec une formation sérieuse ne considère plus l’existence ni l’intérêt.

La définition concise que propose Wikipédia de la subluxation (14) donne la suprématie à la vertèbre, mais que signifie médicalement une subluxation ? Il s’agit d’une course articulaire ayant emmené l’articulation au-delà de ses amplitudes physiologiques mais en deçà de ses limites de perte de contact (qui serait une luxation). Médicalement, rien n’indique que quoi que ce soit puisse maintenir l’articulation dans ce secteur de subluxation, et il n’est censé en rester qu’une souffrance ligamentaire, qui récupère spontanément en vingt et un jours. Cette définition ne spécifie donc rien sur ce que traite le chiropracteur car elle utilise un terme médical hors de son sens. Et puis toutes les zones du corps peuvent être le siège de lésions ostéopathiques, pas seulement les vertèbres.
- Le Site de l’Ostéopathie (15), nous rappelle l’origine du nom chiropratique (ou chiropractie) : « Le Révérend Père S. H. Weed qui fut guéri de crises de rhumatisme proposa d’appeler cette méthode la CHIROPRACTIE du grec keir la main et praktikos la pratique. Daniel David Palmer l’accepta, c’était le 18 décembre 1895 », postérieurement à la création de l’ostéopathie.
- Selon le Dr Richard Morency, DC sur son site (16) La « vertèbre déplacée » (sic) est due « à une altération complexe de l’équilibre des gaz qui composent le liquide synovial, la peur et le stress chronique entrainant une hyper activité musculaire ». Dont acte. Mais où sont les preuves par analyse de ces changements chimiques ? Et quid des postures dévoyées que le patient ne ressent même pas ? Comment peuvent-elles engendrer la peur ? Nous sommes là très éloignés d’une définition scientifique.
- D’après le centre KIRO SPECIFIC (17), les vertèbres sont sujettes à de « légers désalignements », définition ne pouvant apporter quelque compréhension que ce soit à un interlocuteur médical, et toujours battues en brèche par l’absence d’images radiologiques de ces « déplacements ». « Des micro-blessures sont infligées aux ligaments et aux muscles qui désalignent légèrement (comment ?) la structure de votre cou […] dont […] les retombées se font des années plus tard. » Pourquoi ? Pas d’éclairage sur le fond du problème. Je renvoie d’ailleurs ici le lecteur à l’article « Whiplash » sur le Site de l’Ostéopathie.
- Le Site de l’Ostéopathie nous donne également en ce qui concerne la chiropratique : « C’est le désaxement [terme de mécanique inexistant dans les dictionnaires médicaux, donc inutilisable en médecine] d’un segment vertébral par rapport à celui du haut et du bas, et habituellement à l’extrémité du mouvement, ou même au-delà. » Nous serions alors dans le domaine de la luxation intervertébrale, dont le traitement n’appartient pas à l’ostéopathe ni au chiropraticien, mais au médecin orthopédiste. Cette option de définition est médicalement impossible ! « Comme résultat, le mouvement physiologique de la vertèbre [par rapport à quoi, quel point dans l’espace ?] ne se produit pas [il s’agirait alors d’une arthrodèse ? Il n’y a aucun mouvement ?], ce qui détermine un certain degré de fixation, une tension dans l’articulation vertébrale [ne devrait-on pas plutôt parler de l’articulation intervertébrale ?], une altération du diamètre du trou de conjugaison [cela devrait se voir à la radio !] et comme conséquence une compression des troncs nerveux, de la congestion des régions foraminales [autour des trous de conjugaison, formés par deux vertèbres juxtaposées] et le développement éventuel [l’auteur n’est pas sûr] d’adhérences » [encore une hypothèse qui devrait se prouver lors d’autopsies, comme tissus visibles, à l’instar des adhérences abdominales, qui sont vues et répertoriées par les chirurgiens]. Ces signes sont en fait ceux du pincement discal, alors visibles sur des radios, source de névralgies par modification de la géométrie inter vertébrale, une conséquence tardive de la lésion ostéopathique intervertébrale.
Beaucoup de présupposés dans ces définitions sont autant d’obstacles à un dialogue avec le corps médical, où il est question de « subluxations » - maintenues par quoi ? -, « d’adhérences » - comment pourraient-elles céder dans le temps d’une séance ? - De plus certaines de ces définitions recouvrent un ensemble de phénomènes observés qui dépassent le cadre d’une simple lésion ostéopathique, mais définissent plutôt le complexe lésionnel inter vertébral.

Selon Wikipédia (18), la médecine générale, intéressée par les résultats obtenus par les ostéopathes, les chiropracteurs, etc., a décidé de soigner le dos (rachis), sujet à des Dérangements [que peut signifier ce terme sur le plan médical ? Trouble physique d’après Le Dictionnaire.com] Inter Vertébraux [ne s’intéressant là aussi qu’aux vertèbres] Mineurs soit au complet DIVM ou DIM [d’après Wikipédia et R Maigne]. Le terme mineur est tout-à-fait curieux mais évoque sans doute un problème dont on ne veut pas qu’il soit trop sujet à polémique et donc qu’on désamorce en le rendant « mineur », mais qu’est-ce que cela veut dire d’un point de vue scientifique ou médical ? La réponse semble évidente : C’est secondaire, sans grande importance… Pourquoi alors y accorder de l’importance ? Finalement, l’auteur, en vient à évoquer une « dysfonction bénigne réversible », ce qui se rapproche étrangement de la dysfonction somatique, voire de la lésion tissulaire réversible des étiopathes.
Pourquoi un tel acharnement à différencier ce qui est de toute évidence semblable, voire identique ?
Le reste de la définition mélange les notions de tenségrité (restant confiné à une notion de matériau) et les contractures paraspinales profondes (qui les commande ?), semblant ainsi hésiter entre deux explications, mais sans vouloir trancher.
- Sur Santé guérir notre famille.com (18bis) la définition du DIVM (ou DIM) s’affine avec l’idée « d’un dérèglement fonctionnel d’un segment vertébral de nature mécanique et réflexe », cantonnant là encore la définition à la région vertébrale.
- Enfin sur le site de la SOFMMOO (19), l’incertitude liée à la théorie du DIVM se retrouve dans les résultats, inévitablement : « Les résultats même du traitement sont déroutants. Certains patients sont soulagés par des manipulations vertébrales, d’autres n’y trouvent aucun mieux. » Ce taux d’échec est sans doute lié à cette confusion entre lésion ostéopathique - phénomène simple corrigé par une technique simple ou unique - et le complexe lésionnel intervertébral, phénomène polyfactoriel nécessitant plusieurs techniques différentes, mais que la médecine veut traiter avec une technique simple, et confond fréquemment avec la douleur…

La fasciathérapie (20) se divise, hélas, en Fasciapulsologie de Christian Carini (1995) et en Fasciathérapie de Danis Bois (1984). La thérapie des fascias se donne pour but de corriger des restrictions détectées par la palpation spécifique du fasciathérapeute. La correction est manuelle, le principe étant de « suivre », sans levier osseux, les changements orchestrés au sein du fascia par la prise du praticien. La lésion détectée puis corrigée, consiste en un changement palpable dans la micro mobilité des fascias, liée à un traumatisme ou un stress et induisant un changement dans la micro circulation locale, ceci avec des effets sur la vitalité et l’élasticité des tissus avoisinants. La lésion n’est pas ici expressément définie mais évoquée au travers de ses effets (épaississements, perte de souplesse et restriction de mobilité fasciale), bien que centrée sur le fascia, comme une « mémoire ».
Rappelons au passage que le premier à s’intéresser aux fascias fut Andrew Taylor Still, fondateur de l’ostéopathie, qui plaçait déjà le fascia au premier plan thérapeutique.
5. Biokinergie

Cette méthode jamais invitée à la table des médecines manuelles approche pourtant l’essence de la définition de ce que nous traitons, en parlant de l’enroulement tissulaire spiralé transversal (Lidoreau, 1989).
Le lien avec la fasciathérapie est évident, mais tout le monde brouille les cartes en cultivant des différences (comme la fasciapulsologie) pour conserver sa spécificité (Carini, 1995)
L’enroulement dont il est question, puisqu’il est palpable, est donc réel, et ne peut être réalisé que par les tissus fibreux de maintien du corps, les ligaments et les fascias. Il est spiralé, sans doute parce que la contraction active d’un élément donne ce mouvement à la zone palpée. Transversal parce qu’il interrompt cette continuité tranquille que l’on peut observer, tout le long d’un muscle, par exemple, dans son élasticité à la pression. L’enroulement marque une zone dure, qui « tourne » sous les doigts. C’est par exemple le cas dans le triceps d’un footballeur qui a pris une « béquille ». Le muscle, ou son support fascial, se met en striction locale, palpable et reconnaissable sous les doigts, avec une légère perte d’élasticité longitudinale du muscle, qui va induire par exemple des tendinites à répétition du tendon d’insertion, le tendon d’Achille (associée à d’autres facteurs…).
Cette définition nous parle donc de près de la lésion ostéopathique en termes quasi anatomiques et nous verrons plus loin qu’elle est très proche de la réalité anatomique ET physiologique de celle-ci, même si les preuves ici font aussi cruellement défaut.
De plus, considérant « Robert Fulford, autre étudiant de Sutherland, qui nomma ce qu’il considérait comme l’équivalent de la dysfonction somatique : « le siphon énergétique » (Comeaux 2002) », on ne peut passer à côté de la similitude au moins géométrique (siphon-spirale) avec la définition de Michel Lidoreau concernant la lésion spiralée de la biokinergie…

Paradoxalement, une excellente approche de la lésion ostéopathique nous est délivrée par une revue de … kinésithérapie : Profession Kinésithérapeute (21).
Bien qu’ayant tendance à restreindre les effets de la lésion d’une articulation au plan local, la définition évoque ces paramètres mineurs de la mobilité articulaire, peu considérés en médecine et pourtant incontournables en physiologie. Elle met en évidence par ailleurs, que la situation (de lésion) est due à l’action conjointe de muscles et de tissus conjonctifs, de part et d’autre de l’articulation, avec « un côté “ responsable ”, raccourci et contracturé, et un côté “ modulateur” contracturé mais étiré ». L’ensemble du dispositif empêche l’os de se mouvoir du côté de la « barrière » des ostéopathes, alors que le mouvement du côté « responsable » est plus facile que normalement (côté appelé lésionnel).
Le mécanisme est attribué à « une mauvaise gestion des arcs réflexes », mais ne fait qu’expliquer un « défaut » par un autre défaut. Que veut dire médicalement mauvaise gestion ?
Il manque toujours au final une explication claire, scientifique et transmissible, sur l’origine de la lésion ostéopathique et de ses cousines.
II. - Nouvelles découvertes sur le fascia
A. - « Plasticité fasciale - une nouvelle explication neurobiologique »
Dans un article très étoffé, le Biologiste Robert Schleip (22) nous apprend que le modèle classique de visco-élasticité et de déformation du fascia admis pour expliquer les réactions de celui-ci en thérapie manipulative ne résiste pas à l’étude des propriétés réelles du fascia en laboratoire. Les fourchettes de force nécessaires à sa déformation sont à la fois trop élevées par rapport à ce qui est pratiqué dans les gestes d’ostéopathie, surtout les plus légers, et les temps de réaction de cette étude ne cadrent pas avec les temps de corrections observés en pratique thérapeutique. Le phénomène (lésion ostéopathique et sa correction) n’est donc pas, à la lumière de ces découvertes, de nature mécanique. Par contre le fascia est largement implanté de mécanorécepteurs, mais également de cellules musculaires lisses sous contrôle sympathique. Cette nouveauté éclaire enfin de façon logique le comportement du fascia, capable de modifier son tonus, probablement localement, de répondre à des stimulis mécaniques, des traumatismes, des contraintes posturales et à la main qui soigne.

Le modèle de Rolf et ses changements thixotropiques, par exemple, ne coïncident pas non plus avec les changements instantanés du fascia ou des tissus conjonctifs observés en pratique, avec un matériau qui, de plus, devrait retourner à son état initial au bout de quelques minutes, ce qui n’est pas le cas après une correction manuelle. La piézo-électricité évoquée également, intervenant effectivement dans l’ostéogenèse après fracture exige une quantité de temps incompatible là aussi avec les changements immédiats d’une séance. Les forces évoquées par rapport aux propriétés mécaniques des fascias seraient d’ailleurs sources de lésions avec micro-ruptures et inflammation, éléments incompatibles avec une démarche de soins (crochetage et Cyriax ?). L’auteur conclue sa présentation sur le fait que dans la vie courante de multiples occasions d’applications de forces constantes pourraient modeler le bassin, le dos, etc., ce qui n’est pas le cas. Il existe donc un garde-fou, ou une barrière entre ce que le corps admet et intègre mécaniquement et ce qu’il maintient à l’écart.
Un fait d’importance vient s’ajouter :
« On peut donc suggérer que les qualités d’auto-régulation du système nerveux du patient doivent être, pour les manipulations myofasciales, intégrées dans un modèle d’explication de la dynamique de plasticité fasciale » - et donc de la lésion ostéopathique et de sa correction.
De plus, et c’est la réponse à une question récurrente :
« Les propres expériences de l’auteur dans le traitement des gens sous anesthésie (avec des résultats très semblables à ceux notés en traitant manuellement des pièces fraîches de viande animale) ont montré que sans une connexion nerveuse appropriée, le tissu ne répond pas comme il le fait dans des circonstances normales (23).
Bien qu’on n’ait pas pris la chose en considération dans les temps récents, le fait d’inclure le système nerveux dans une tentative de comprendre que la réaction fasciale n’est pas du tout un concept nouveau, comme le fondateur d’ostéopathie d’Andrew Taylor Still l’écrivait il y a plus d’un siècle, s’impose ».
« L’âme de l’homme avec tous les courants d’eau vive semble demeurer dans le fascia de son corps. Quand vous prenez en charge le fascia, vous traitez avec les succursales du cerveau et sous la loi de l’économie générale, la même que le cerveau lui-même et pourquoi ne pas le traiter avec le même respect ? » (Still 1899).
- Les récepteurs
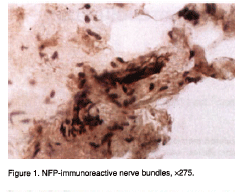
D’après une étude sur le fascia thoracique de 1992 (Yahia et Coll, 1993) (24) il existe dans les tissus conjonctifs des récepteurs de Pacini, des « paciniformes » plus petits, et des récepteurs de Ruffini.
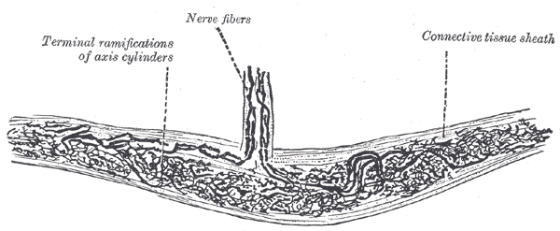
Il semble probable que les récepteurs de Pacini ne soient stimulés que par des manipulations de grande vélocité ainsi que par des techniques vibratoires, tandis que les terminaisons de Ruffini seront également activées par des techniques de relâchement de tissus mous lentes et profondes. Les deux types de mécanorécepteurs intrafasciaux, les Pacini/ Paciniformes et les corps de Ruffini, se trouvent dans tous les types de tissu conjonctif dense c’est-à-dire le fascia musculaire, les tendons, les ligaments, les aponévroses et les capsules articulaires. Rajoutons-y-aussi la dure-mère, ce qui regroupe tous les tissus que l’ostéopathe est amené régulièrement à soigner.
Au niveau des jonctions myotendineuses, les corpuscules de Pacini sont plus fréquents sur le versant tendineux (par opposition aux organes tendineux de Golgi qui sont plus fréquents sur le versant musculaire). Il a aussi été montré qu’ils étaient plus fréquents dans les parties plus profondes des capsules articulaires, dans les ligaments vertébraux profonds et dans les fascias musculaires de recouvrement des aponévroses musculaires comme les fascias antébrachial, crural, abdominal ou les fascias du masséter, latéral de la cuisse, dans des tissus plantaires et palmaires et dans le péritoine (Stilwell 1957) (25). Les terminaisons de Ruffini sont particulièrement denses dans des tissus soumis à un étirement habituel comme la couche superficielle des capsules articulaires, la dure-mère, les ligaments des articulations périphériques et le fascia dorsal profond de la main. Au genou, les terminaisons de Ruffini sont plus fréquentes au niveau des structures ligamentaires et capsulaires antérieures et postérieures, tandis que les corps de Pacini sont plus nombreux dans les parties médiales et latérales de l’articulation (Van den Berg et Capri 1999) (26).
Il est intéressant de noter que des terminaisons de Ruffini sont particulièrement sensibles aux forces tangentielles et à l’étirement latéral (Kruger 1987) (27) et que la stimulation des corpuscules de Ruffini est supposée aboutir à une baisse de l’activité du système nerveux sympathique (Van den Berg et Capri 1999) (28). Cela semble correspondre à la constatation clinique que les techniques lentes de tissu profond ont tendance à avoir un effet relaxant sur des tissus locaux aussi bien que sur l’organisme entier (inhibition sympathique réflexe).
Notre système nerveux central reçoit la plus grande partie des nerfs sensitifs de nos tissus myofasciaux, mais la plupart de ces neurones sensoriels sont si petits que jusqu’à récemment, on ne les considérait pas (Engeln, 1994) (29) ; or, eu égard aux proportions des fibres dans un nerf ordinaire, l’organisation sensorielle est beaucoup plus importante en termes de représentation que l’organisation motrice, via les fibres sensitives de type III (myélinisées) et IV (amyéliniques), peu décrites.
Ces fibres desservent des neurones sensitifs très petits, abondants pour le fascia, peu connus auparavant, constituant un « réseau caché » de mécanorécepteurs (Mitchell et Schmitt 1977) (30). Les mêmes auteurs nous apprennent dès 1977 que ces mécanorécepteurs se divisent en deux catégories, ceux à seuil élevé de pression (HTP) et ceux à seuil bas (LTP), ces derniers répondant à des stimulis aussi « légers que le pinceau d’un peintre ! » Comment, comme le soulignent les auteurs de cette recherche, ne pas comprendre que le contact thérapeutique ne peut qu’avoir une action directe sur ces récepteurs, peut-être point de départ du processus de correction ? Cela expliquerait aussi au passage que d’autres thérapies, moins élaborées que l’ostéopathie ou structurées différemment, soient efficaces sur la douleur, car basées sur le contact avec la peau (massages…). Récepteurs de la douleur en cas de forte stimulation, ils semblent tout de même centrés sur le sens du positionnement du corps.
Cette recherche nous évoque le fait que parmi ces récepteurs, aux fibres trois fois plus nombreuses dans un nerf que les fibres motrices, les types III et IV véhiculent la majorité des afflux sensoriels afférents, la part dédiée au muscle avec les récepteurs de Golgi, Pacini et Ruffini étant très inférieure. Ceci suggère que le cerveau reçoit beaucoup plus d’informations sur le positionnement fascial du corps que sur son état musculaire.
De plus les types III et IV sont reliés au système nerveux autonome, et leur stimulation peut déclencher des variations de la tension artérielle.
Ensuite, une recherche sur le toucher chez les chats et les humains nous apprend que « des caresses lentes et douces sur le dos du chat entraînent une diminution de la température cutanée ainsi qu’une inhibition du système moteur gamma » – système, rappelons-le d’origine du tronc cérébral et responsable du – « maintien postural automatique inconscient et des attitudes musculo-émotionnelles chroniques », – plus ancien que le système alpha de – « mobilité volitionnelle et de précision des extrémités ».
En outre, et fort intéressant pour nous ostéopathes, la pression prolongée sur l’abdomen (Folkow 1962, Koizumi et Brooks 1972) (31), ou sur les tissus mous (Johanson 1962) (32) déclenche des réponses de diminution de l’activité EMG, d’activation du système vagal (parasympathique, digestion, repos), associée à une activation de l’hypothalamus antérieur (avec diminution du tonus musculaire, activité émotionnelle calmée et activité synchrone corticale). Cet effet est forcément présent dès que l’on pratique une séance d’ostéopathie viscérale. On peut y voir une logique correspondant à la physiologie du tube digestif dans lequel la dilatation signe l’arrivée des aliments ou du bol alimentaire, et active donc la digestion, via le parasympathique.
A contrario, les manœuvres sèches, pincement, pression profonde soudaine, provoquent des contractions générales des muscles squelettiques, entre autres des fléchisseurs. Le sujet se recroqueville. Il s’agit là d’un mécanisme de défense ancien tout à fait logique.
Les récepteurs évoqués ci-dessus étant très abondants dans l’abdomen et les méninges, l’auteur enfourche allègrement l’explication des effets du crânio-sacré et du viscéral en ostéopathie par la réactivité de ce réseau peu connu jusqu’alors. C’est une première piste, scientifique, qui permet effectivement de déblayer les explications trop ésotériques, mais cela n’est pas spécifique, car s’il semble bien que ces récepteurs doivent absolument être considérés, comme servant de point de départ réactif à la pression et au contact, leur effet global ne peut suffire à expliquer les réactions locales très précises obtenues en ostéopathie crânienne, liées à des manœuvres non moins précises et ciblées. Dans le cas contraire, les problèmes courants traités en ostéopathie tels que sinusites, strabisme, névralgie faciale ou paralysie faciale, etc., pourraient tout aussi bien être traités par des soignants qui massent la tête avec insistance jusqu’à ce que quelque chose se passe. De même en ostéopathie viscérale, la précision des manœuvres donne des effets premiers, dont le support s’explique maintenant, qui entrainent d’autre réactions en chaîne et expliquent les effets de notre action. Il faut donc saluer cette découverte qui nous offre un terrain de réponse à notre action, mais il manque la cartographie, la précision, ou comment le système nerveux réagit-il exactement, en dehors de ces réactions très globales ?
Il parait évident qu’un système aussi dense et précis ne peut servir qu’à une activité dense et précise, plus élaborée que les réactions globales mentionnées plus haut.
L’article sur le fascia contractile (Schleip 2003) se poursuit dans des modèles complexes ayant pour but d’expliquer l’efficacité thérapeutique du toucher, le « travail fascial » se résumant pour l’auteur (c’est son abstraction du travail des fascias) à des « pressions lentes ». Ce n’est pas le but du présent article, l’ostéopathe n’étant pas un masseur de tissus, mais un « régleur » d’anomalies mécaniques repérées et corrigées. L’on savait déjà que des massages du ventre (indication des massages contre la constipation en kinésithérapie) peuvent améliorer la digestion pour une semaine, alors qu’un travail bien conduit en ostéopathie peut améliorer la digestion pour des semaines, voire des mois, débarrasser un sujet d’un syndrome de reflux (33). Le mode d’action comportant quelque chose de plus spécifique, chaque ostéopathe sait très bien que la combinaison des blocages qu’il a corrigés explique l’amélioration particulière à chaque cas, et que, dans un travail fouillé, le travail fascial n’est jamais utilisé isolément mais associé à un travail, tout aussi spécifique, de la structure vertébrale.
L’action du travail myo-fascial est évoquée comme « changeant la pression locale dans les artérioles et capillaires fasciaux […] et abaissant l’activité sympathique », ainsi qu’une « extrusion de plasma vers le liquide interstitiel », ce qui représente une excellente explication de l’efficacité du drainage lymphatique ! Là encore, l’auteur, à la recherche d’un raccourci simple expliquant l’action de la thérapie manuelle voit là l’efficacité de notre action, mais nous sommes presque hors sujet en ce qui concerne la lésion ostéopathique, car cela n’explique pas comment nous pouvons corriger une lésion de cheville en varus en tenant uniquement le calcanéum et le tibia, donc sans aucun contact direct sur les ligaments concernés, voire pourquoi une manipulation structurelle sèche et sans contact prolongé, va libérer une lésion intervertébrale !
Enfin, évoquant les effets, réels, du toucher doux et lent, dont une relaxation saine et profonde, ainsi que la libération de sérotonine (efficacité des massages antalgiques), l’on pourrait, après la lecture de l’auteur, qui mentionne le chapitre « recherche sur le toucher des chats et des humains », évoquer, avec un sourire, la recherche du toucher des humains par les chats, ceux-ci en connaissant intuitivement les effets bénéfiques…
« Le fascia peut se contracter »
L’essentiel est plus loin avec la possibilité de contraction du fascia et la découverte de cellules musculaires lisses au sein de celui-ci. (Yahia et Al, 1993) (34), (Staubensand et Li, 1996) (35).
Partant du fait que les fibroblastes peuvent spontanément se transformer en myo fibroblastes, qui se rencontrent dans différents tissus (ovaires, ligaments péri-odontoïdes, peau, rate, utérus, vaisseaux…) ou dans des situations pathologiques (maladie de Dupuytren, cirrhose, polyarthrite rhumatoïde…), ces cellules sont découvertes dans le fascia, disposé en « ciseau », organisant ainsi, comme le mentionne l’auteur un « réseau réticulé relativement grand » et doté « de cellules musculaires lisses plus efficaces dans l’utilisation de l’énergie que les cellules striées ».
Ce modèle, basé sur des constations concrètes anatomique et physiologiques, n’est pas sans nous rappeler le concept et le modèle de tenségrité, évoqué par Pierre Tricot sur son site (36 et 37) , et son maillage tridimensionnel pré-contraint, permettant de changer la forme de telle ou telle région avec un minimum d’énergie (cellules musculaires lisses) sans compromettre la stabilité et la solidité de l’ensemble.
R Schleip évoque ensuite différents liens avec la fibromyalgie, l’acupuncture, et les réactions viscérales qui sont certainement d’un grand intérêt pour le lecteur.
B. - Nouveau modèle pour la lésion ostéopathique
Résumant ses découvertes, R Schleip énonce : « Pour dire simplement : la stimulation des mécanorécepteurs intra-fasciaux (dans ce cas surtout les terminaisons nerveuses libres) stimule le système nerveux autonome qui altère le tonus des cellules musculaires lisses intra-fasciales ».
Plus loin, comme une dernière pierre pour construire l’édifice, il nous évoque la notion d’agonistes et d’antagonistes pour les tissus fasciaux comme cela existe pour les muscles, avec une probable représentation neurologique centrée sur l’articulation, pierre angulaire du mouvement, puis le concept, essentiel, selon lequel la représentation intérieure du corps (homonculus) n’est pas statique mais axée sur la mobilité (but à atteindre…), dynamique.
On ne peut mieux poser l’ensemble de ce nouveau tableau.
En effet si l’on rassemble les différents éléments évoqués ci-dessus, on obtient un ensemble cohérent fonctionnel et se présentant comme suit :
Reprenant la définition d’un article précédent (38), nous pouvons désormais affirmer et non plus supposer que :
La lésion ostéopathique consiste en la facilitation - à l’occasion du traumatisme - d’un paramètre de mouvement, associé à la restriction du paramètre de mouvement exactement opposé. Ceci au sein d’un système – myo fascial - doté d’une structuration contrôlée avec des éléments de tension (fibres) et de compression (os) dans lesquels sont insérés des récepteurs au positionnement (récepteurs proprioceptifs), et un système effecteur de changement de conformité (cellules musculaires lisses), le tout étant relié/activé par le système nerveux sensitif et sympathique, avec le cerveau archaïque en relais entre les deux.
Fonctionnement
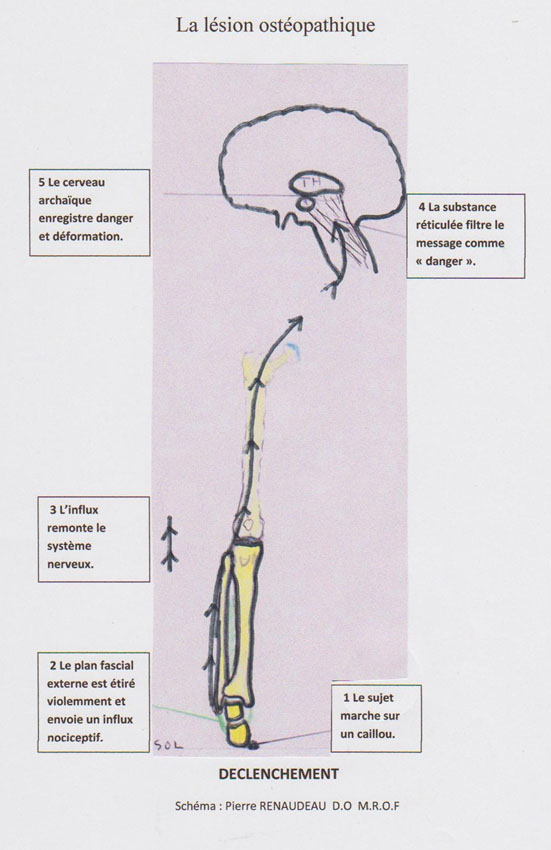
1 - Le cerveau, garant silencieux permanent de notre intégrité - et/ou de notre survie - ou de la survie de notre espèce - repère via les récepteurs intra-fasciaux évoqués plus haut un étirement rapide et dangereux dans une articulation, lors d’une chute par exemple. Prenons le cas de l’entorse de la cheville, avec le calcanéum retenu par le sol vers l’intérieur, alors que le tibia lui « descend dessus » en force vers l’extérieur, lui-même poussé à fond par le poids du corps. À cet instant la rigidité est synonyme de rupture. Le cerveau commandite le relâchement du réseau fascial du ligament latéral externe de la cheville, afin de « donner du mou ».
2 - Le cerveau provoque donc via l’un de ses systèmes nerveux (nous savons maintenant que c’est la partie sympathique du système neurovégétatif) le relâchement élastique du ligament étiré brutalement pour éviter sa rupture cependant qu’il commandite le resserrage de toute la zone péri-articulaire restante pour la stabiliser (système agoniste-antagoniste, seul pouvant expliquer cette dualité synchrone péri-articulaire). Il effectue cela grâce aux cellules musculaires lisses intra-fasciales, assurant ainsi dans l’instant un changement de conformation dynamique de l’articulation menacée, afin de la préserver.
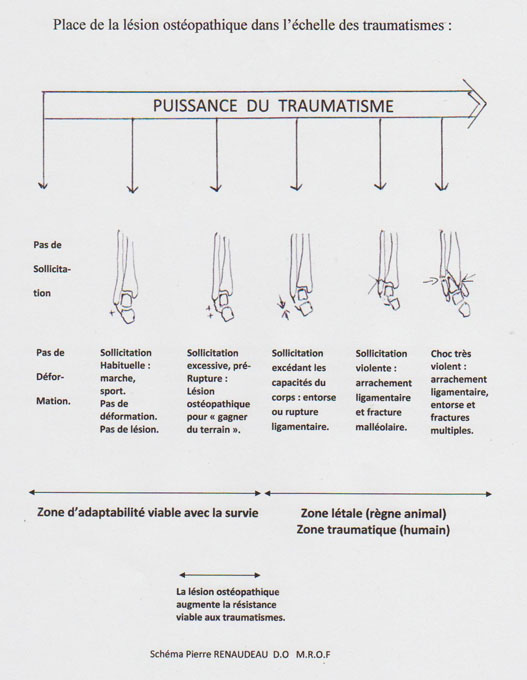
La rupture d’un ligament pour notre cerveau ancestral issu du règne animal signifie en effet la mort, dans la nature, par impossibilité d’échapper aux prédateurs. Le cerveau installe donc comme facteur de survie la lésion ostéopathique, enregistrée en lien avec la peur ou la sensation de danger, dans l’amygdale probablement, et correspondant également de fait à une modification de l’enveloppe corporelle et de sa matrice enregistrée dans le cerveau, la même évoquée pour la croissance ou les douleurs de membres fantômes (mémoire de la lésion). Statistiquement, le système, forcément apparu au cours de l’évolution, est certainement très efficace en termes de survie. Le laps de temps de chute rajouté grâce à ce mécanisme permet en effet au cerveau de grignoter les centièmes de secondes nécessaires à une meilleure organisation globale de la chute du sujet (réponse motrice automatique). L’ensemble du phénomène assure probablement un taux de survie plus élevé, y compris chez les animaux.
C. - La lésion ostéopathique primaire
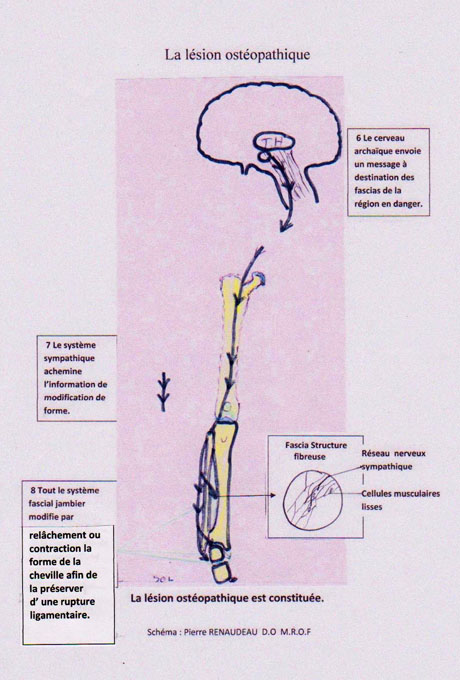
Elle est installée et reste telle quelle, liée à une émotion « fixante » telles la peur, la surprise, la honte, la colère etc., et modifiant la matrice corporelle, avec cette disparité au mouvement, palpée par les ostéopathes, cette densité locale et cette sensation de subluxation évoquées par les chiropraticiens. Elle cadre on ne peut mieux avec la définition des étiopathes, le « tissu » étant le fascia. La lésion spiralée transversale des biokinergistes correspond également à cette striction dans ce réseau disposé « en ciseau ».
Le DIVM (ou DIM) repère également une disparité dans les paramètres de mouvements de la vertèbre, désormais tenue de façon asymétrique par son réseau fascial (c’est lui qui pilote les vertèbres). Enfin, ce modèle nouveau explique le ressenti de la fasciathérapie qui palpe directement le « lieu du crash ».
Un aparté s’impose par ailleurs pour évoquer la peur et la sensation de danger. Leur présence (quidam quelconque qui tombe, surpris) ou leur absence (sportif en action ou boxeur, dont le cerveau s’attend aux chocs) explique probablement la pérennité ou non de la lésion ostéopathique chez le tombeur surpris mais pas chez le sportif en attente, le chef d’orchestre étant ici l’amygdale qui classe les réactions neurovégétatives en fonction des émotions collatérales à l’évènement. (39).
D. - La Lésion ostéopathique secondaire
La lésion ostéopathique secondaire ou adaptative fait suite à une contrainte permanente s’exprimant dans la station debout (Gagey & Weber, 1999), qui est notre mode de vie, et entraînant un changement dans les paramètres d’une articulation n’ayant pas subi de traumatisme.
A fortiori, elle ne fait que subir les changements orchestrés par le cerveau - via le réseau gamma pour les muscles et en sus via le réseau fascial - que nous savons désormais activé par le système sympathique - passage à la chronicité - pour redonner une cohérence et une efficacité fonctionnelles à un groupe d’articulations qui travaillent ensemble et assurent des fonctions essentielles à la survie du sujet - se déplacer (membres), se nourrir (mâchoire), tenir debout (rachis).
Un peu de mécanique
La fonctionnalité d’une interface articulaire consiste en ses différents paramètres de mouvements. Un ensemble de trois gonds fixant une porte a une fonctionnalité de flexion extension de la porte sur son chambranle sur un axe vertical. Il s’agit d’un seul paramètre de mouvement (système simple).
Un joint articulaire peut avoir des degrés de mobilité selon les trois axes de l’espace Euclidien et dans les trois plans de cet espace. Ceci est valable pour toutes les articulations, qui marquent une rupture de fixité (mobilité) entre deux pièces osseuses. Dans la pratique, les différentes articulations ont des degrés de mobilité classiques, métrique, à grand rayon, auxquels s’ajoutent les degrés mineurs, de l’ordre du millième de mm, l’ensemble donnant six paramètres de rotation selon les trois axes de l’espace et six paramètres de glissement ou translation selon les trois plans de l’espace. Ces degrés de mobilité mineurs (non visibles à l’observation à quelques mètres, contrairement à la mobilité métrique) intéressent particulièrement l’ostéopathe car ils font partie de la fonctionnalité globale de l’articulation. Et la modification de l’un de ces paramètres par une lésion ostéopathique va entraîner une compensation de mobilité soit par l’articulation elle-même, soit par les articulations adjacentes (sus et sous). Cette compensation - exécution du mouvement ou de la fonction coûte que coûte par le corps - peut s’étendre de proche en proche au corps entier.
Paramètres métriques et mineurs : L’exemple de la cheville
L’astragale ou talus fait un mouvement métrique de flexion et d’extension entre les deux malléoles (tibiale et fibulaire), visible à plusieurs mètres. Il réalise également selon les situations de contraintes, des glissements d’avant en arrière et des bascules de latéroflexion en adduction-abduction observables seulement à la palpation spécifique ostéopathique. La petite dimension de ce type de mouvements n’empêche aucunement leur réalité, ni le fait que leur modification va perturber le mouvement métrique de flexion extension.
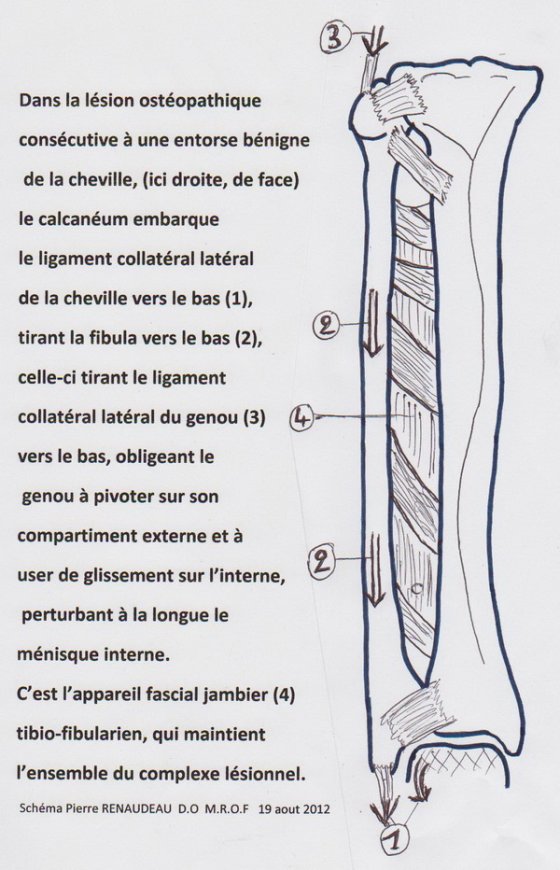
La disparité (différence) entre abduction et adduction - lors d’une lésion ostéopathique en varus de l’entorse de cheville – (paramètre principal) va exiger de la sous-astragalienne (entre talus et calcanéum) la compensation, c’est-à-dire le parcours des degrés restreints en valgus à cause de la tibio-talienne. Si la sous-talienne est en lésion dans le même sens, ce qui est fréquent après les entorses de cheville en varus, la demande non satisfaite par cette talo-calcanéenne en valgus va être exigée au-dessus, via le grand bras de levier du tibia, provoquant à la longue des douleurs au genou, par mise en tension fréquente du ligament collatéral médial (interne), le pied demandant sans arrêt quelques degrés de valgus. Le mécanisme de l’entorse, qui a, de plus, fait descendre le péroné (ou fibula) le long du tibia, va resserrer le compartiment externe du genou, provoquant une mobilité en glissement du compartiment interne (changement de pivot) où le ménisque, plus ouvert et non adapté à ces mouvements plus amples, va se dégrader. Notons que cette tension bilatérale appliquée au genou majore la pression appliquée aux cartilages fémoro-tibiaux en position de repos, ce qui fait partie des mécanismes usant les cartilages, acheminant vers l’arthrose.
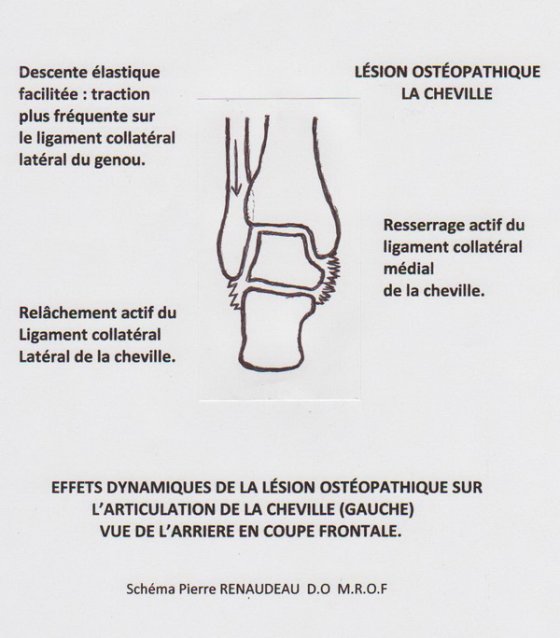
C’est ainsi que quelques années après une entorse de cheville considérée médicalement comme bénigne, un footballeur va se retrouver avec une pathologie « inexpliquée » du ménisque interne… La loi de la compensation a exercé son diktat : Le paramètre de mouvement manquant doit être produit par une autre partie du corps quelle qu’elle soit, même au détriment de tissus qui ne sont pas prévus pour ce mouvement…
Pour reprendre notre exemple tibio-talien, lorsque la lésion en varus est installée, avec sa lésion en glissement caudal de la fibula, le genou subit le changement et le compense par une mise en lésion en valgus. Plus haut, les tensions musculaires sur les biceps fémoral et semi-tendineux de la cuisse tirent l’iliaque en rotation postérieure. Le cerveau intègre ces données et les rajoute au maintien postural, voie vraisemblablement préférentielle d’installation des lésions secondaires (réseau fascial dans la chronicité). De plus, le sacrum est mis en torsion (homolatérale sur axe controlatéral) par l’iliaque puis le temporal suit la rotation postérieure de l’iliaque avec un occiput qui se conforme à la torsion du sacrum (action de la dure-mère). L’occipito-mastoïdienne se resserre donc dans sa région antérieure (passage du pneumogastrique et de la veine jugulaire). Se rajoutent à cela les adaptations en première loi des vertèbres du rachis entier (trois courbures) rattrapées par C0-C1 et C1-C2 qui ont à charge de maintenir les yeux à l’horizontale. L’entorse de la cheville peut perturber jusqu’à la digestion et la circulation veineuse crânienne, en passant par la torture en torsion des disques L5-S1 et L4-L5, et leur cortège apparemment inexpliqué de lumbago et sciatique…
C’est ainsi également que selon Philip E. Greenman, professeur d’ostéopathie à l’Université du Michigan, « un petit changement dans le myofascia peut causer un important stress physiologique dans le corps. Ainsi, une restriction dans une articulation d’une jambe peut faire que la marche exige 40% plus d’énergie ; et si deux articulations sont contraintes dans la même jambe, l’effort peut aller jusqu’à 300% » (Greenman, 1998).
E. - La situation de lésion
La lésion [ou dysfonction ostéopathique, terme peu apprécié par l’auteur du présent article] est donc sous nos mains un changement dans l’élasticité des différents paramètres de mouvement, changement réalisé par le fascia et orchestré par le cerveau archaïque via le système sympathique. Par exemple, le talus accepte facilement de partir en varus (talon en dedans), mais va difficilement en valgus (cas de notre entorse).
Il n’y a donc pas de déplacement (terme du langage courant) mais un changement d’élasticité dans des paramètres contraires, ce qui va modifier non pas le rapport des pièces osseuses, mais leur mobilité réciproque.
Cette mobilité réciproque, qui est testée en séance par l’ostéopathe, à l’aide des pièces osseuses prises en main, concerne donc exclusivement le système de maintien de l’articulation. On ne teste pas un « talus » mais une tibio-talienne, c’est-à-dire la capsule, les ligaments, les tendons qui arrêtent le mouvement en fin de course et constituent la fameuse « barrière ». Si vous prenez en main deux os de laboratoire seuls, il n’existe ni barrière ni restriction, vous pouvez leur faire exécuter des huit ou toute autre figure à votre convenance car il n’y a plus aucun système de maintien.
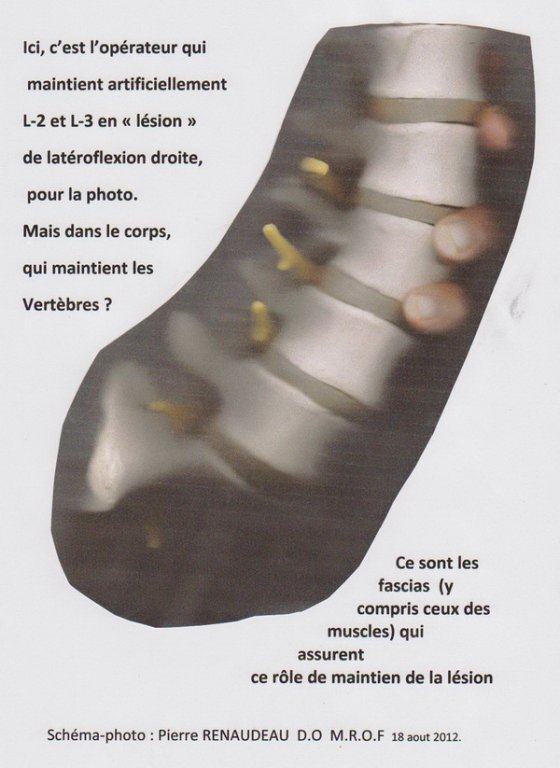
Cela signifie que contrairement à ce qu’on lire ici ou là, une vertèbre (T5 par exemple) ne peut pas être en lésion. Cela ne veut rien dire. Il faut au minimum deux vertèbres pour parler de lésion, et c’est alors le système de maintien de ces deux vertèbres qui est en lésion, les ligaments et fascias les reliant.
Ce sont eux, l’ensemble des fascias de liaison, qui ont la loi, la main, sur la mobilité articulaire que l’on va demander au moment du test. Et leur état lésionnel est lui-même contrôlé par le système nerveux, par le sympathique en réponse du cerveau à une situation traumatique ou à une exigence posturale majeure, prioritaire sur la mobilité.
L’articulation n’est qu’un lieu de mouvement.
L’os n’est qu’un levier dur que nous pouvons prendre en main. Mais aucun des deux n’est le lieu de la lésion. Le tissu conjonctif est le seul et unique lieu scientifiquement possible pour la lésion ostéopathique, un système de micro tubules entrecroisés pouvant se rétracter, ou se relâcher, changer de forme, grâce à ses cellules musculaires lisses.
Cette disparité peut concerner n’importe quelle articulation du corps, rachis, membres, boîte crânienne (plaques osseuses noyées dans une matrice conjonctive), ligaments viscéraux, d’où la grande multiplicité des situations pathologiques que l’on peut rencontrer, par combinaisons variables de lésions en différents sites du corps.
Il n’y a aucune raison, par ailleurs, que cette lésion, qui est donc une fonction, soit douloureuse, et il s’avère en pratique qu’elles sont effectivement silencieuses. La douleur, souvent confondue avec les lésions vertébrales, est due à un tableau d’ensemble comportant plusieurs lésions ne s’accommodant pas entre elles.
III. - Le traitement de la lésion ostéopathique
Partant de ce nouveau modèle, gouverné par le cerveau animal, il devient facile de comprendre comment les différents thérapeutes de médecine manuelle parviennent à corriger ces lésions, tout en leur donnant des noms différents.
La lésion ostéopathique est le trait d’union entre l’ostéopathie structurelle, l’ostéopathie fonctionnelle, la fasciathérapie, l’étiopathie, la chiropratique, la biokinergie, l’orthopraxie, la microkinésithérapie, la kinésiologie, la méthode Gesret, et même la psychothérapie, le lien étant le cerveau, maître d’œuvre des modifications corporelle fasciales.
- L’ostéopathe structurel, comme l’étiopathe et le chiropraticien, corrige en passant la « barrière » par du structurel dont la haute vélocité est nécessaire pour tromper ou prendre de vitesse le système qui a initié cette lésion et la maintient : le système nerveux. Le cerveau « sent » alors qu’il peut ré-investir les anciens paramètres de l’enveloppe corporelle sans danger.
- L’ostéopathe fonctionnel le fait en « fondant cette barrière » par du fonctionnel exagéré qui consiste à adresser au système nerveux le message : « Tout va bien maintenant et tout se passe dans la lenteur », tout en « recroquevillant » la lésion sur elle-même, du côté « facile » et le système nerveux lâche la construction de la lésion, qu’il avait instaurée au moment d’un traumatisme, ou écrasé sous le poids de la pesanteur et ses exigences posturales, rassuré par la situation de soin et le temps qui lui est offert (reclassement en émotions différentes).
C’est la raison pour laquelle il est utile également, pour un résultat durable, de faire évoquer l’incident, son souvenir, en séance, le changement étant ainsi somato-émotionnel au moment de la correction (levée de la contrainte physique et de son lien émotionnel).
- Le fasciathérapeute équilibre les fascias qui sont le lieu de maintien et d’expression de la lésion. De la même façon, le système nerveux, renseigné au sein de la zone d’enregistrement de la lésion, lâche prise. Retour à la normale.
- Le biokinergiste agit, lui, en levant les lésions en « spirale » dans la biokinergie, qui ne sont qu’une autre façon d’avoir appréhendé et influencé la même réalité : L’installation d’une modification dans le comportement du tissu fibreux de maintien du corps, le tissu conjonctif, le lien de toute articulation, de tout joint sutural crânien, et le gardien de l’intégrité mécanique du corps, modification dans une disposition en chevrons croisés.
- L’orthopraticien travaille son sujet debout sans manipulations, par action de positionnement, et s’adresse, lui, au système de maintien postural, musculo-fibreux, avec un cerveau réactif, en situation debout.
- Le microkinésithérapeute et le kinésiologue, très au fait des zones réflexes et de leurs voies effectrices, lèvent en microkinésithérapie ou en kinésiologie des lésions engendrées par des épisodes de stress, par action sur des zones réflexes combinées ou sur le système énergétique (méridiens chinois) du corps, renseignant là aussi le système nerveux grâce aux mains sur le fait que, en séance « tout va bien », et le cerveau peut s’autoriser, enfin, un changement.
- Le Psychothérapeute est capable aussi de lever des restrictions entravant le système articulaire en travaillant sur le cerveau, le vécu, prouvant par là que ce dernier est le chef d’orchestre de toute lésion ostéopathique (modification de la posture après une séance EMDR, par exemple) (40).
Il ressort de ces données essentielles sur l’aspect neurophysiologique de la lésion ostéopathique que l’ensemble des techniques qui vont contrer ou effacer cette modification du comportement du tissu conjonctif sont les bienvenues, efficaces et dignes d’intérêt. Les différents courants thérapeutiques prônent chacun tel ou tel aspect technique mais il est un mode de correction universelle qui peut être pratiquée par tous et qui s’avère hautement efficace sur toutes les lésions ostéopathiques, même anciennes ou « fibrosées » (terme qui ne reflète pas une réalité anatomique).
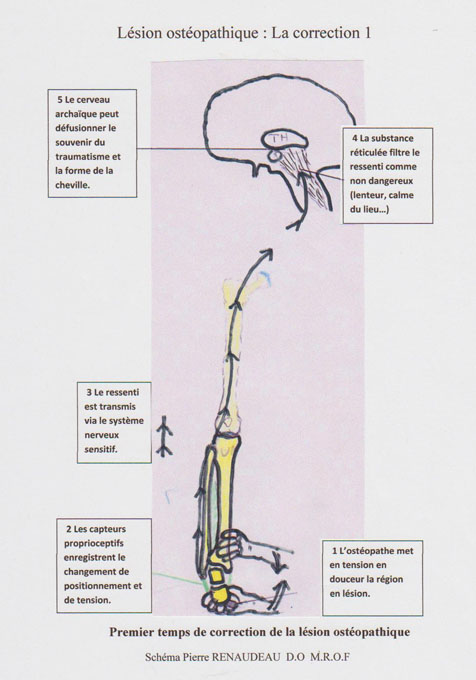
Correction Universelle.
Qu’elles soient primaires ou secondaires, ces lésions sont des restrictions du tissu conjonctif selon des paramètres très précis, entérinés par le système nerveux autonome (cerveau animal). Une fois ces paramètres répertoriés par les tests, il suffit de les accumuler dans une exagération de la lésion, être attentif au relâchement (quelques secondes) du tissu conjonctif (déclic thérapeutique des biokinergistes) et d’inverser immédiatement le panel des paramètres pour passer en correction en suivant les tissus, comme on l’aurait fait au final en structurel, à cette différence près que dans cette approche, il n’est besoin ni de thrust, ni de haute vélocité car le cerveau vient de lâcher sa barrière, et la correction passe sans aucun effort, et donc sans aucun risque pour les tissus du patient (grand intérêt thérapeutique pour les cervicales…).
Il suffit de prévoir au début de la technique le débattement nécessaire pour pouvoir inverser l’influence exercée par les mains (inverser son positionnement sans lâcher le sujet, et sans forcer).
Si nous reprenons en main notre cheville, avec le talus en préférence élastique de varus sous le tibia et avec résistance en valgus (barrière), nous allons le positionner par une prise (sujet en décubitus ventral) en pince de la main caudale sur le talus (ou le calcanéum si les deux articulations sont en co-lésion) et la main céphalique en pince sur le tibia sans toucher à la fibula (c’est la même position que le test), le talus (ou calcanéum) est porté vers l’intérieur, versé en anté ou post et en glissement selon les tests, on exagère les tensions du positionnement du tissu fibreux, fortement si besoin, et dès que l’on ressent le changement dans ces tensions, on suit le mouvement et l’on passe sans effort du côté « barrière » vers laquelle on peut pousser maintenant, testant ainsi la liberté de cette lésion corrigée en quelques secondes seulement.
L’avantage est évidemment de ne pas lâcher sa prise, contrairement au structurel, il y a donc gain de temps (c’est beaucoup plus rapide que le structurel basique). Le temps d’exagération représente un temps de communication vers le tissu conjonctif (lien avec la fasciathérapie) et la correction se réalise grâce au cerveau qui revit une sensation de traumatisme ancien (la recréation par l’exagération), associé maintenant aux émotions positives que sont le soin, la sécurité, le calme et l’empathie du praticien et déprogramme la lésion. Il n’y a rien d’énergétique là-dedans, il s’agit d’une réaction neuro-émotionnelle, tout comme en psychothérapie le sujet revit et ressent une émotion douloureuse dans un contexte nouveau et chaleureux qui permettra à son cerveau, par la connexion entre amygdale et cortex pré-frontal, de la recaser dans une autre catégorie émotionnelle où elle ne viendra plus perturber le sujet dans son présent (autres situations, autres réactions, sans mécanisme de défense).
On re-teste. Et on recorrige s’il y a eu plus d’une entorse. Le même type de processus est applicable à toutes les articulations du corps (même les lésions adaptatives car on adresse, sans la pesanteur (décubitus ventral), le message au cerveau que l’adaptation n’est plus indispensable. Si l’on oublie de traiter les lésions primaires ou les déséquilibres posturaux, la pesanteur recréera la lésion.
Conclusion
Après vous avoir présenté ces découvertes récentes, cruciales et pourtant méconnues, et qui représentent une avancée considérable dans la compréhension de ces « blocages » qui intriguent tant le corps médical, et après avoir pris le risque de bousculer quelques idées reçues, je laisserai simplement place à la parole de A.T STILL (Still, 2001) qui avait déjà compris que lorsque, non pas nous traitons les fascias, mais « que nous prenons en charge les fascias », nous traitons « avec les succursales du cerveau ». Il avait intuitivement compris que le comportement du fascia est piloté par le cerveau, sans moyen de le prouver à son époque, et que la correction de la lésion n’est pas une épreuve de force mais un dialogue entre deux systèmes nerveux, celui du patient et celui du praticien.
Le mot de la fin reviendra à notre confrère Pierre Tricot, que l’on peut lire sur la revue de l’Académie d’Ostéopathie ApoStill, lorsqu’il évoque Rollin Becker et conclue sur cette phrase magnifique :
« Les régions sur lesquelles l’ostéopathe a travaillé donnent alors l’impression d’avoir été réintégrées dans la totalité du patient »(41).
On ne peut mieux évoquer cette déformation neuro-dynamique de l’enveloppe corporelle que constitue la lésion ostéopathique et cette restauration de la dite enveloppe par la correction, le tout piloté par le cerveau ancestral du patient, correction contrôlée dans son bon déroulement par le cerveau cortical empathique de l’ostéopathe.
Bibliographie générale
Livres
- Bois Dany, Concepts fondamentaux de fasciathérapie et de pulsologie profonde. Édition D. Bois, 1984.
- Carini Christian, Les mains du cœur ou la Fasciapulsologie. Robert Laffont.1995.
- Gagey P.-M., Weber Bernard. Posturologie Masson Éditions. 1999.
- Greenman Philip E. Principes de médecine manuelle. Éditions Pradel. 1998.
- Grosjean Daniel, Benini Patrice. Traité pratique de microkinésithérapie. Éditions C.F.M 1996.
- Guyard Jean-Claude. Manuel pratique de Kinésiologie. Éditions Le souffle d’or. 1998
- Issartel Lionelle et Marielle. L’Ostéopathie exactement. Robert Laffont. 1983
- Javerliat Pascal, Précis de matière ostéopathique, Éditions Sully 2008
- Lidoreau Michel. Biokinergie. Éditions Maisonneuve 1989.
- Upledger John. Thérapie crânio-sacrée. Éditions Frison-Roche. 1983.
- Still Andrew Taylor. Ostéopathie. Recherche et pratique. Éditions Sully. 2001.
- Van den Berg F et Capri J, 1999, Angewandte physiologie – Das Bindegewebe des Bewegungsapparates verstehen und beeinflussen. Georg Thiem Verlag, Stuttgatr, Germany.
Articles
Académie Nationale de Médecine : Rapport au nom d’un Groupe de travail Ostéopathie et Chiropraxie.
AFO, définition du métier d’ostéopathe de la Commission Intercantonale pour la Reconnaissance de l’Exercice de l’Ostéopathie (2001/CIREO-Suisse),
Ammerich Gérard, Dérangement intervertébral mineur, http://sante-guerir.notrefamille.com/v2/services-sante/article-sante.asp?id_guerir=8840.
Boutin J.-L., Ostéopathie et Chiropratique,
Cole W. The osteopathic lesion complex (syndrome), JAOA. Vol 51, April 1952. PP 381-387.
Comeaux Zachary, La dysfonction somatique – une réflexion sur le champ d’application de la pratique ostéopathique, article original en anglais dans l’AAO journal vol 15 numéro 4 en décembre 2005, traduit par Jean-Hervé Francès.
Dolet Jean-Pierre, « La lésion ostéopathique et sa normalisation, une simple question d’arc réflexe ». Revue Profession kinésithérapie, n° 19, p. 32-34 (format pdf) www.eurokine.be/eurokine/select/gppj/gp09010-dolet-osteo-1er-partie.pdf
Engeln H (1994) Konzert der Muskeln und Sinne. Geo Wissen May : 90-97.
Folkow B (1962). Cardiovascular reactions during abdominal surgery. Annals of surgery. 156 : 905-913. www.ncbi.nlm.nih.gov/pmc/articles/PMC1466365/pdf/annsurg00848-0053.pdf
Gateaud Sylvain. La lésion ostéopathique.
Houdart Frédéric, La lésion ostéopathique
Institut Franco-Britannique d’Ostéopathie IFBO, Article : La lésion ostéopathique
Koizumi K et Brooks C (1972). The integration of autonomic system reactions : a discussion of autonomic reflexes, their control and their association with somatic reactions. Ergebnisse der Physiologie 67 : 1-68.
Korr Irvin. The emerging concept of the osteopathic lesion. JAOA, Vol. 48. November 1948 pp 127-138.
Korr Irvin, Proprioceptors and somatic dysfunction. JAOA Vol 74. March 1975. Pp 638-650.
Korr Irvin, (1973) AT Still Memorial Lecture. Research and practice – a century later. JAOA Vol 73. June 1974. Pp 362 – 370.
Kruger L., (1987) Cutaneous sensory system in : Adelman G (ed) Encyclopedia of neuroscience. Vol 1 pp 293-294.
Johansson B (1962). Circulatory response to stimulation of somatic afferents. Acta Physiologica Scandinavica 62 (suppl 198) : 1-92.
De Lasteyrie Pierre, La lésion ostéopathique ou dysfonction somatique. www.osteopathie-64.fr/la-lesion-osteopathique-ou-dysfonction-somatique.
Le Guillanton Alexandre, Différence entre ostéopathie et étiopathie. http://le.guillanton.osteo.free.fr/difference.html.
Maigne Yves. Classification des lésions discales lombaires.
Megret Jean-François, Mémoire sur la tenségrité (2003). www.approche-tissulaire.fr/memoires/273-memoire-jean-francois-megret
Mitchell JH et Schmidt RF 1977 Cardiovascular reflex control by afferent fibers from skeletal muscles receptors. In : Shepherd JT et Al (eds) Handbook of physiology. Sect 2, vol III, part 2. American Physiological Society Bethesda, MA, pp 623-658. www.comprehensivephysiology.com/WileyCDA/CompPhysArticle/refId-cp020317.html.
Morency Richard D.C, Vertèbre déplacée Impossible ? http://chirocourrier.votrechiro.com/mag/page.asp?TitleI=22&Targ=3.
Pierre Renaudeau, Dépression : Nouvelle piste thérapeutique avec l’EMDR.
Renaudeau Pierre, La lésion ostéopathique (2010),
Renaudeau Pierre. Réponse au Dr Pedespan. Septembre 2011.
Renaudeau Pierre, Whiplash (2011).
Reney Mikael chiropraticien, Les maux de tête proviennent souvent du cou. http://www.kiro.ca/.
Schleip Robert (2003), Plasticité fasciale, une nouvelle explication neurobiologique
Schleip R. (1989) A new explanation of the effect of rolfing. Rolf Lines 15(1) : 18-20.
Staubesand J et Li Y, (1996), Zum Feinbau der fascia cruris mit besonderer Berückzichtigung epi – und intrafaezialer Nerven. Manuelle Medizin 34, pp 196-200.
Stilwell D, 1957, Regional variations in the innervations of deep fasciae and aponeuroses. The Anatomical Record 127(4) : 635-653.
Tricot Pierre. Préface au numéro 24/25(juillet-aout 2012), ApoStill, revue de l’Académie d’Ostéopathie, page 9.
Willard F (2002-2005). The Nociceptive Model of Somatic Dysfunction the Peripheral Nervous System. Presentation to WVSOM. November 2002. February 2005.
Yahia L. et Al 1992, Sensory innervations of human thoracolombar fascia. Acta orthopaedica Scandinavica. 63 (2), pp. 195-197. http://informahealthcare.com/doi/pdf/10.3109/17453679209154822
Yahia et Al, 1993, Viscoelastic properties of the human lumbodorsal fascia. Journal of Biomedical Engineering 15, pp 425- 429. www.sciencedirect.com/science/article/pii/0141542593900819
Notes
1. - Extrait d’un rapport de l’Académie de Médecine, Ostéopathie et chiropraxie :
« Sur le plan diagnostique elles permettraient d’identifier par une palpation attentive des « lésions » qui sont à l’origine des maladies ou des malaises ressentis par le consultant. Les ostéopathes et les chiropracteurs utilisent des mots un peu différents, lésions ou dysfonctions pour les premiers subluxations pour les seconds, mais l’idée de base est la même ce qui explique que la Loi les rapproche dans son article I, mais sans donner de définition.
En dehors de l’effet sédatif, y a-t-il autre chose que cette psychothérapie manuelle ? (sic) »
2. – J.-L. Boutin, Ostéopathie et Chiropratique, Cet article n’est plus pubilié - Consulté le 13-8-2012.
3. - Pierre De Lasteyrie, La lésion ostéopathique ou dysfonction somatique. www.osteopathie-64.fr/la-lesion-osteopathique-ou-dysfonction-somatique. - Consulté le 13-8-2012.
4. - Institut Franco-Britannique d’Ostéopathie IFBO, Article : La lésion ostéopathique, Cet article n’est plus disponible. - Consulté le 13-8-2012.
5. - Institut de Formation Supérieure en Ostéopathie de Rennes : présentation du concept www.bretagne-osteopathie.com/ifso/concept.html. - Consulté le 13-8-2012.
6. - Sylvain Gateaud. La lésion ostéopathique. Cet article n’est plus disponible. - Consulté le 13-8-2012.
7. - Frédéric Houdart La lésion ostéopathique Cet article n’est plus disponible. - Consulté le 13-8-2012.
8. - François Corfù, Jean-Marc Duplain, Barbara Duplain-Corfù, Sandro Fossetti. La lésion ostéopathique. Cet articcle n’est plus disponible. - Consulté le 15-5-2012.
9. - Site de l’AFO, définition du métier d’ostéopathe de la Commission Intercantonale pour la Reconnaissance de l’Exercice de l’Ostéopathie (2001/CIREO-Suisse),Cet article n’est plus disponible. - Consulté le 13-8-2012.
10. - Pascal Javerliat, Précis de matière ostéopathique, Éditions Sully 2008, p.109 et sq. https://www.revue.sdo.osteo4pattes.eu/spip.php?article2359- Consulté le 13-8-2012
11. - Zachary Comeaux, La dysfonction somatique – une réflexion sur le champ d’application de la pratique ostéopathique, article original en anglais dans l’AAO journal vol 15 numéro 4 en décembre 2005, traduit par Jean-Hervé Francès. https://www.revue.sdo.osteo4pattes.eu/spip.php?article2359. - Consulté le 13-8-2012.
11bis. - Cole W. The osteopathic lesion complex (syndrome), JAOA. Vol 51, April 1952. PP 381-387.
11ter. - Irvin Korr. The emerging concept of the osteopathic lesion. JAOA, Vol. 48. November 1948 pp 127-138.
Irvin Korr Proprioceptors and somatic dysfunction. JAOA Vol 74. March 1975. Pp 638-650.
Irvin Korr (1973) AT Still Memorial Lecture. Research and practice – a century later. JAOA Vol 73. June 1974, pp 362 – 370.
11quater. - Willard F. The Nociceptive Model of Somatic Dysfunction the Peripheral Nervous System. Presentation to WVSOM. November 2002. February 2005.
12. Collège ATMAN, Définition de la lésion ostéopathique - Cet article n’est plus disponible - Consulté le 13-8-2012.
13. - Le Guillanton Alexandre, Différence entre ostéopathie et étiopathie. http://le.guillanton.osteo.free.fr/difference.html. - Consulté le 14 aout 2012.
14. - Wikipédia, article Chiropratique. http://fr.wikipedia.org/wiki/Chiropratique. - Consulté le 14 août 2012.
15. – J.-L. Boutin, Ostéopathie et chiropratique, art. cit.
16. - Dr Richard Morency D.C, Vertèbre déplacée Impossible ? http://chirocourrier.votrechiro.com/mag/page.asp?TitleI=22&Targ=3. - Consulté le 14 aout 2012.
17. - Dr Mikael Reney chiropraticien, Les maux de tête proviennent souvent du cou. http://www.kiro.ca/. - Consulté le 14 aout 2012.
18. - Wikipédia, article Dérangement intervertébral mineur http://fr.wikipedia.org/wiki/D%C3%A9rangement_intervert%C3%A9bral_mineur. - Consulté le 14 août 2012.
18bis. - Dr Gérard Ammerich Dérangement intervertébral mineur, http://sante-guerir.notrefamille.com/v2/services-sante/article-sante.asp?id_guerir=8840. - Consulté le 14 aout 2012.
19. - Jean-Yves Maigne. Classification des lésions discales lombaires - .Article non disponible - Consulté le 14 aout 2012.
20. - Wikipédia, Article Fasciapulsologie et fasciathérapie, et Thérapies des fascias. http://fr.wikipedia.org/wiki/Th%C3%A9rapies_des_fascias. - Consultée le 15 août 2012.
21. - Jean-Pierre Dolet, « La lésion ostéopathique et sa normalisation, une simple question d’arc réflexe ». Revue Profession kinésithérapie, n° 19, p. 32-34 (format pdf) www.eurokine.be/eurokine/select/gppj/gp09010-dolet-osteo-1er-partie.pdf - Consulté le 14 aout 2012.
22. - Robert Schleip, Directeur du Projet de Recherche sur le fascia, à Ulm, Allemagne, Plasticité fasciale, une nouvelle explication neurobiologique (2003) https://www.olivierallain.com/wp-content/uploads/2017/09/Recepteurs-proprioceptifs-Fascia-Plasticite-Robert-Schleip.pdf - Consulté le 14 aout 2012. Cf. également la fiche de présentation le concernant :- Consulté le 14 aout 2012.
23. R. Schleip (1989) A new explanation of the effect of rolfing. Rolf Lines 15(1) : 18-20. Cf. R. Schleip, art. cit.
24. - Yahia L. et Al 1992, Sensory innervations of human thoracolombar fascia. Acta orthopaedica Scandinavica. 63 (2), pp. 195-197. http://informahealthcare.com/doi/pdf/10.3109/17453679209154822. Cf. R Schleip, art. cit.
25. - Stilwell D, 1957, Regional variations in the innervations of deep fasciae and aponeuroses. The Anatomical Record 127(4) : 635-653. http://onlinelibrary.wiley.com/doi/10.1002/ar.1091270402/abstract. Cf. R Schleip, art. cit.
26. - Van den Berg F et Capri J, 1999, Angewandte physiologie – Das Bindegewebe des Bewegungsapparates verstehen und beeinflussen. Georg Thiem Verlag, Stuttgatr, Germany. Cf. R Schleip, art. cit.
27. - Kruger L., 1987Cutaneous sensory system in : Adelman G (ed) Encyclopedia of neuroscience. Vol 1 pp 293-294. Cf. R Schleip, art. cit.
28. - Van den Berg F et Capri J, 1999, art. Cit. Cf. R Schleip, art. cit.
29. - Engeln H 1994 Konzert der Muskeln und Sinne. Geo Wissen May : 90-97.
30. - Mitchell JH et Schmidt RF 1977 Cardiovascular reflex control by afferent fibers from skeletal muscles receptors. In : Shepherd JT et Al (eds) Handbook of physiology. Sect 2, vol III, part 2. American Physiological Society Bethesda, MA, pp 623-658. www.comprehensivephysiology.com/WileyCDA/CompPhysArticle/refId-cp020317.html. Cf. R. Schleip, art. cit.
31. - Folkow B (1962). Cardiovascular reactions during abdominal surgery. Annals of surgery. 156 : 905-913. Cité par R Schleip, art. cit., cf. note 23.
Koizumi K et Brooks C (1972). The integration of autonomic system reactions : a discussion of autonomic reflexes, their control and their association with somatic reactions. Ergebnisse der Physiologie 67 : 1-68. Cf. R. Schleip, art. cit.
32. - Johansson B (1962). Circulatory response to stimulation of somatic afferents. Acta Physiologica Scandinavica 62 (suppl 198) : 1-92.
33. - Pierre Renaudeau. Réponse au Dr Pedespan. Septembre 2011. À propos de l’article dans Le Monde : « L’ostéopathie c’est aussi pour les bébés ».
34. – Yahia et Al, 1993, Viscoelastic properties of the human lombodorsal fascia. Journal of Biomedical Engineering 15, pp 425- 429. Cf. R. Schleip, art. cit.
35. - Staubesand J et Li Y, (1996), Zum Feinbau der fascia cruris mit besonderer Berückzichtigung epi – und intrafaezialer Nerven. Manuelle Medizin 34, pp 196-200. Cf. R. Schleip, art. cit.
36. - Présentation du Mémoire de Jean-François Megret sur la tenségrité (juin 2003). www.approche-tissulaire.fr/memoires/273-memoire-jean-francois-megret - Consulté le 14 aout 2012.
37. – Wikipédia, article Tenségrité (architecture). (2012). http://fr.wikipedia.org/wiki/Tens%C3%A9grit%C3%A9_(architecture). - Consultée le 15 août 2012.
38. – P. Renaudeau, La lésion ostéopathique (2010), cet article n’est plus disponible, et Whiplash (2011). cet article n’est plus disponible.
39. - Pierre Renaudeau, Dépression : Nouvelle piste thérapeutique avec l’EMDR. cet article n’est plus disponible.
40. - P. Renaudeau, Dépression..., art. cit.
41. - Pierre Tricot. Préface au numéro 24/25 (juillet-aout 2012), ApoStill, revue de l’Académie d’Ostéopathie, page 9.